Клинические рекомендации
- Временные методические рекомендации "Профилактика, диагностика и лечение новой коронавирусной инфекции (COVID-19)" от 14.10.2021 (Версия 13)
- Временные методические рекомендации «Порядок проведения вакцинации взрослого населения против COVID-19»
- Методические рекомендации "Организация оказания медицинской помощи беременным, роженицам, родильницам и новорожденным при новой коронавирусной инфекции COVID-19" (Версия 4 от 05.07.2021)
- Временные методические рекомендации «По организации проведения профилактических медицинских осмотров и диспансеризации в условиях сохранения рисков распространения новой коронавирусной инфекции (COVID-19)» от 06.07.2020
- Временные методические рекомендации «Лекарственная терапия острых респираторных вирусных инфекций (ОРВИ) в амбулаторной практике в период эпидемии COVID-19 от 16.04.2020 (версия 2)
- Методические рекомендации «Особенности клинических проявлений и лечение заболевания, вызванного новой коронавирусной инфекции (COVID-19) у детей» от 03.07.2020 (версия 2) Минздрав РФ
- Методические рекомендации по кодированию и выбору основного состояния в статистике заболеваемости и первоначальной причины в статистике смертности, связанных с COVID-19 Министерства Здравоохранения РФ от 27.05.2020
- Временные методические рекомендации «Медицинская реабилитация при новой коронавирусной инфекции (COVID-19)» от 31.07.2020 (версия 2)
Интратестикулярный абсцесс у детей, лечение которого проводится с сохранением яичек: случай из практики
28.10.2021Источник: Kelly Lurz,a,∗ Shana Santarelli,b Shaun Hager,a and Ahmad Bani Hanic
Аннотация
Интратестикулярный абсцесс — это редкое явление, связанное с запущенным или нелеченным орхоэпидидимитом, чаще бывает у пациентов с ослабленным иммунитетом. Вовлекамые патогены могут распространяться гематогенно, путем рефлюкса мочи в дисфункциональные мочевыводящие пути, через аномальный мезонефральный проток или через открытый влагалищный отросток в условиях интраабдоминальной инфекции. Хирургическая тактика с сохранением яичек часто используется в популяциях препубертатного возраста и показывает положительные результаты. Мы представляем случай 6-летнего мальчика с полимикробным интратестикулярным абсцессом, которого успешно лечили антибиотиками в комплексе с хирургическим вмешательством (оперативный разрез и дренирование полости абсцесса, а также первичное закрытие раны с установкой дренажа).
Введение
Интратестикулярный абсцесс в детской популяции встречается редко. Тем не менее, это следует учитывать при обследовании острой мошоночной боли, поскольку 5,5% нелеченных или запущенных орхоэпидидимитов могут привести к формированию абсцесса. Факторы риска формирования интратестикулярного абсцесса недостаточно хорошо описаны, однако эпидидимоорхит связан с дисфункциональным мочеиспусканием и аномальным развитием мезонефрального протока. В частности, эктопический мочеточник с прикреплением к семенному пузырьку, задняя стенка уретры, простатическая часть уретры или семевыносящий проток могут привести к рецидиву эпидидимоорхита. Другая, менее распространенная причина эпидидимоорхита представляет собой бактериальную инвазию через открытый влагалищный отросток в условиях интраабдоминальной инфекции.
Лечение интратестикулярного абсцесса начинается с эмпирической антибактериальной терапии широкого спектра действия. Необходимость в орхиэктомии встречается редко, как показали Banyra и др. сообщили об успешном лечении с помощью разреза и дренирования у 88,5 % пациентов. 3 Однако предыдущие отчеты описывают, что частота орхиэктомий достигает 50% при выполнении исследования мошонки.1 Это особенно важно, поскольку в педиатрии предпочтительнее сохранение органа.
Описание случая
6-летний мальчик без отягощенного анамнеза поступил в отделение неотложной помощи с болью в левой нижней части живота в течение 2 дней. Он отрицал мочевые симптомы. У него не было лихорадки, согласно данным физикального осмотра живот мягкий и безболезненный с локализованной болью над верхней и латеральной стороной левого яичка. В остальном мошонка была нормальной. Общий анализ мочи без отклонений от нормы. Ультразвуковое исследование мошонки показало нормальную двустороннюю паренхиму яичек с нормальным артериальным и венозным кровотоком. Левый придаток яичка увеличен с усилением кровотока и реактивным гидроцеле. Предварительный диагноз: возможный перекрут придатка яичка? асептический орхоэпидидимит? Ребенка выписали домой с рекомендацией в ограничении физической активности на 5 дней и при необходимости использование ибупрофена для снятия боли. Посев мочи не показал роста патогенной флоры.
Через восемь дней он вернулся с усилением боли в мошонке и отеком. Повторное ультразвуковое исследование мошонки (рис. 1) выявило гипоэхогенное образование размером 4 см в левом яичке. Пациенту назначили прием антибиотиков широкого спектра действия (цефтриаксон и ванкомицин) и в срочном порядке госпитализировали для обследования. Был выполнен разрез мошонки по средней линии. Влагалищная оболочка плотно прилегала к белочной оболочке, и яичко было введено. Из полости яичка было дренировано обильное количество гнойного экссудата (рис. 2). Полость абсцесса обильно промыли и оставили открытой. Дренаж Jackson Pratt был помещен в слева. Первичное ушивание разреза мошонки выполнялось с использованием удерживающих нитей 3-0 проленом. Послеоперационное ультразвуковое исследование почек и мочевого пузыря показало удвоенную* левую почку с незначительным истончением кортикального слоя нижнего полюса, нормальную часть верхнего полюса, нормальную правую почку и скудное образование в мочевом пузыре. Дренаж был удален на 3-й день после операции. В посеве культуры интратестикулярного абсцесса в конечном итоге обнаружили Bacteroides fragilis, Parvimonas micra, Escherichia coli и Streptococcus anginosus. На основании подобранной антибактериальной терапии, пациент завершил 14-дневный курс амоксиклава. Он был осмотрен через 2 месяца. Состояние мошонки было удовлетворительным, и ультразвуковое исследование показало зубчатое левое яичко немного меньшего размера с нормальным артериальным и венозным кровотоком (рис. 3).
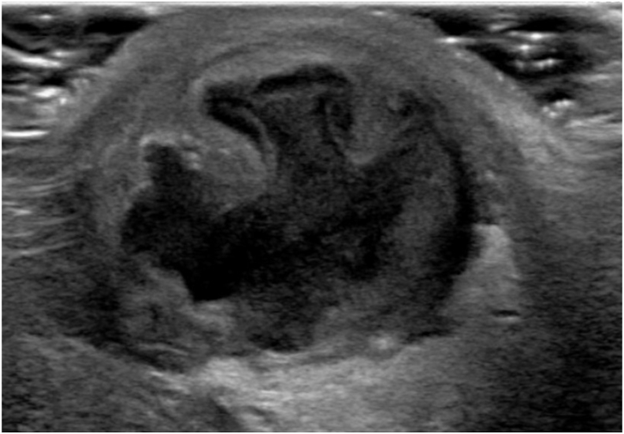
(Рис. 1) УЗИ мошонки выявило гипоэхогенное образование размером 4 см в левом яичке.
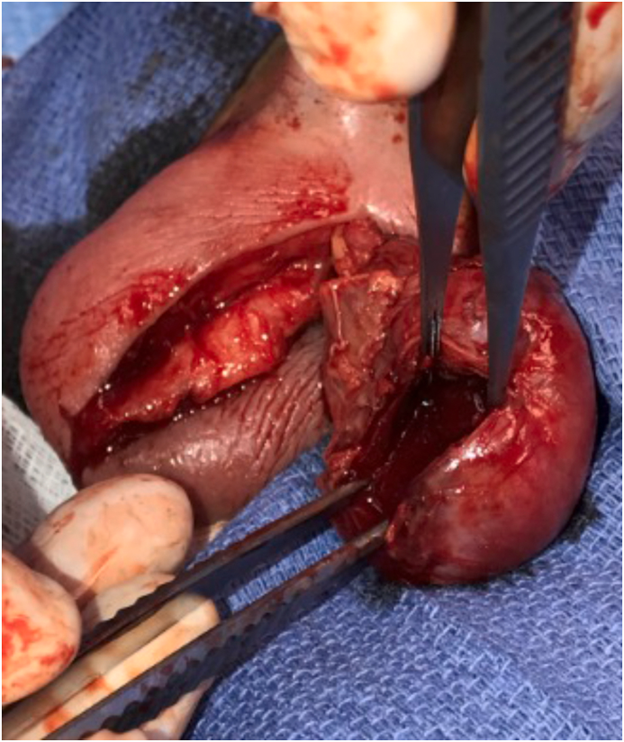
(Рис. 2) Полость абсцесса левого яичка.
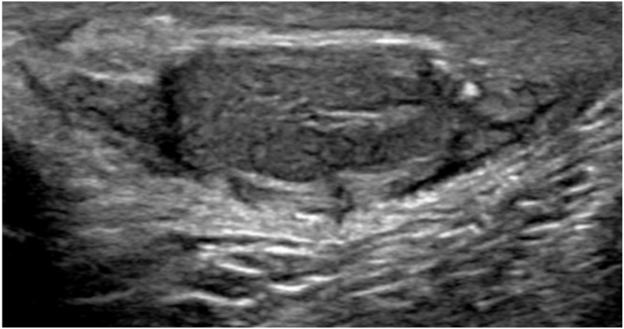
(Рис. 3) УЗИ мошонки через 2 месяца после операции показало «зубчатое», но в остальном нормальное левое яичко.
Обсуждение
Лечение интратестикулярного абсцесса может быть консервативным или хирургическим. Сама по себе антибактериальная терапия может быть достаточной, но пациенты должны наблюдаться с помощью серийных обследований мошонки и ультразвукового исследования до полного выздоровления.3,4 Схема приема антибиотиков должна быть широкого спектра действия, охватывающая анаэробные и аэробные бактерии. Баныра и Шуляк сообщили, что 100% взрослых пациентов в их исследовании с острым орхоэпидидимитом и абсцессами яичка или придатка яичка более 0,5 см потребовали хирургического вмешательства, как это сделал наш пациент.
Контроль источника абсцессов яичка может осуществляться с помощью полной или частичной орхиэктомии, открытого разреза и дренирования, как в случае нашего пациента, или чрескожной аспирации и установки дренажа. В идеале, по возможности, семенники следует сохранить, особенно в препубертатном возрасте. Первый документально подтвержденный метод интратестикулярного абсцесса с сохранением яичек был у 35-летнего мужчины в 1982 году.1 С тех пор было сделано много сообщений об этой методике 1,3,5. Баныра и Шуляк сообщили, что 79,2% пациентов, которым потребовалось хирургическое вмешательство по поводу острого орхоэпидидимита с абсцессом успешно лечились благодаря органосохраняющей тактики. Показатели эффективности первичного и вторичного закрытия остаются неоднозначными для этого процесса. В одном отчете Prajapati et al. указывалось сравнение двух взрослых мужчин, которым было выполнено первичное или вторичное закрытие после открытого разреза и дренирования абсцессов яичка, показало, что оба подхода привели к положительным результатам, исключающим орхиэктомию.
Мы представили случай образования полимикробного интратестикулярного абсцесса у детей после запущенного асептического орхоэпидидимита. Лечение должно включать антибактериальную терапию и, в большинстве случаев, контроль источника с дренированием абсцесса или операцию по сохранению яичек. Чрезвычайно важно назначать антибиотики (эмпирически) для лечения как аэробных, так и анаэробных организмов и действовать быстро для максимального сохранения паренхимы яичек. Нашему пациенту был проведен открытый разрез и дренирование с первичным закрытием, и у него были успешные результаты, основанные на ультразвуковом исследовании яичка через 2 месяца после операции. В конечном счете, необходимо собирать долгосрочные данные для разработки стандартизированных рекомендаций по интратестикулярным абсцессам.
Вывод
Абсцессы яичек, хотя и редко, но могут возникать у здоровых в других отношениях пациентов с нелеченым или запущенным орхоэпидидимитом, и их следует обследовать при сомнительной ультразвуковой картине. Терапия антибиотиками широкого спектра должна быть начата в комплексе с хирургическим вмешательством, если возможно, с сохранением яичек.
Ключевые слова: абсцесс, орхит, эпидидимит, вольфовы протоки, антибактериальные средства
Ссылка: https://dx.doi.org/10.1016%2Fj.eucr.2021.101873
- Прочее
- Временные методические рекомендации "Профилактика, диагностика и лечение новой коронавирусной инфекции (COVID-19)" от 21.09.2021 (Версия 12)
- Временные методические рекомендации "Профилактика, диагностика и лечение новой коронавирусной инфекции (COVID-19)" от 07.05.2021 (Версия 11)
- Временные методические рекомендации «Профилактика, диагностика и лечение новой коронавирусной инфекции (Covid-19)» от 08.02.2021 (версия 10) Минздрав РФ
- Методические рекомендации Министерства Здравоохранения РФ от 26.10.2020 (версия 9): «Временные методические рекомендации «Профилактика, диагностика и лечение новой коронавирусной инфекции (COVID-19)»
- Методические рекомендации «Организация оказания медицинской помощи беременным, роженицам, родильницам и новорожденным при новой коронавирусной инфекции COVID-19» от 25.01.2021 (версия 3) Минздрав РФ, разработанные РОАГ
- Руководство по лечению новой коронавирусной инфекции (COVID-19) NIH Treatment Guidelines от 05.03.2021


